
Operațiile simulate (OS) aplică suport mecanic structurilor pentru a confirma cauzalitatea simptomelor
Caseta de evidențiere
Constatări cheie
• “Operații simulate” (SO) susțin mecanic structurile pentru a confirma cauzalitatea simptomelor și pentru a ajuta la prezicerea rezultatelor simptomelor de reparare chirurgicală a acelei structuri.
Ce se știe și ce este nou?
• SO nu sunt de uz curent.
• Susținerea unilaterală a ligamentului pubouretral la nivelul miduretrei cu un hemostat poate preveni pierderea de urină la tuse [incontinența urinară de efort (SUI)]; Sprijinul ligamentului uterosacral în fornixul posterior cu un speculum poate ameliora durerea și ameliorarea simptomelor.
Care este implicația și ce ar trebui să se schimbe acum?
• Dispariția IUE, a impulsului și a durerii de către SO, este o dovadă directă a predicțiilor Teoriei Integrale pentru cauzalitatea ligamentelor. Efectuarea SO durează câteva secunde, oferă multe informații și ar trebui să facă parte dintr-un examen vaginal standard.
Introducere
Prefață la Teoria Integrală (IT) din 1990.
“Pentru mine, a fost întotdeauna evident că, în general, motivul din spatele incontinenței urinare feminine trebuie căutat în afara vezicii urinare, adică în structurile care susțin uretra și gâtul vezicii urinare - în special ligamentele, mușchii podelei pelvine și vaginul. Dacă simptomele incontinenței urinare apar dintr-o anatomie disfuncțională în structurile menționate mai sus, atunci funcția ar trebui să vină odată cu restaurarea anatomiei”.
Axel Ingelman -Sundberg, Institutul Karolinska 1990.
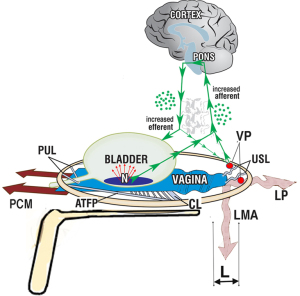
Cuvântul înainte distilează baza operațiilor simulate (SO): controlul urinar este din exteriorul vezicii urinare, de la mușchii pelvieni care se contractează împotriva lor. Dacă un ligament este slab, să zicem din cauza deficitului de colagen, mușchii pelvieni care se contractă împotriva lor se slăbesc și ei, astfel încât nu pot închide uretra (care provoacă incontinență de efort), nu o pot deschide (caucând dificultăți de golire) sau întinde vaginul ca o trambulină pentru a preveni activarea prematură a reflexului micțional (care provoacă incontinență de urgență) (1).
Ce sunt SO-urile?
SO imită o operație chirurgicală. SO sunt folosite pentru a confirma că un anumit ligament cauzează un anumit simptom sau prolaps. SO susțin mecanic ligamentele pubouretrale și uterosacrale (USL), vaginul (pentru receptorii de întindere a bazei vezicii urinare), în timp ce se observă efectul asupra simptomelor [impuls, incontinență urinară de efort (SUI), durere]. Conceptul de SO s-a extins la monitorizarea modificărilor anatomice prin ultrasunete și a modificărilor de presiune pe graficele urodinamice. SO sunt utile pentru a decide preoperator dacă se procedează la o intervenție chirurgicală de reparare a ligamentelor la femeile care au simptome severe, dar numai prolaps minim. SO oferă dovezi pentru afirmația IT conform căreia laxitatea ligamentelor este o cauză majoră a simptomelor tractului urinar inferior (LUTS), prolapsului și durerii pelvine cronice (CPP).
Primul SO pentru controlul mecanic al SUI a fost realizat în 1986 (Figura 1) (vezi Video S1). Observațiile din 1986 au oferit perspectivele care au condus la slingul miduretral; în mod specific, pierderea de urină la tuse ar putea fi controlată prin sprijinirea mecanică a ligamentelor pubouretrale (PUL) de către un hemostat și, într-o măsură mai mică, plicarea “hamacului” vaginal suburetral (demonstrat în Video S1). Această observație a dat naștere ipotezei că PUL-urile slabe, cu deficit de colagen pot fi cauza SUI (1). Ipoteza a fost validată ulterior printr-o serie de experimente care au condus la operația IT (1) și prototipul sling miduretral și operația cu bandă vaginală fără tensiune (TVT) (1,2). În loc de hemostat, a fost folosită o bandă pentru a crea colagen nou pentru a întări PUL (3).
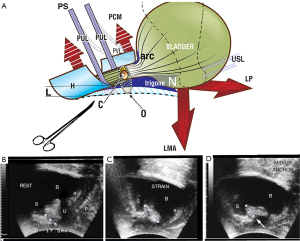
O justificare anatomică pentru SO
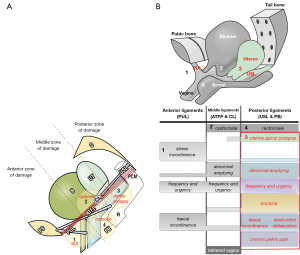
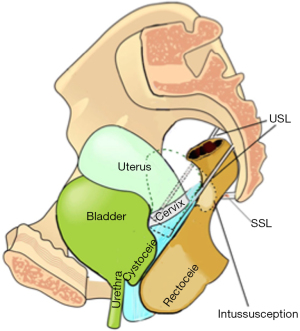
Cu referire la Figura 2A, cercurile 1-4 reprezintă în mod pictural structurile deteriorate de cap în timp ce acesta coboară pe canalul de naștere vaginală. La fiecare nivel al canalului de naștere, capul poate deteriora părți ale vaginului însuși și ligamentele care suspendă organele, pentru a provoca prolapsul vezicii urinare, intestinului și uterului. Aceleași ligamente deteriorate, conținute în cercurile 1-4, pot provoca simptome de disfuncții ale vezicii urinare/intestinului și CPP, dintre care unele pot fi testate direct de SO. Simptomele cauzate de ligamentele lezate (cercurile 1-4) sunt detaliate în algoritmul de diagnostic (Figure 2B). Numerele și ligamentele din fiecare dintre cele patru cercuri 1–4, se corelează cu aceleași numere din cele trei coloane ale algoritmului de diagnostic (Figura 2B).
Cum SO-urile testează (și demonstrează) predicțiile IT
“Sprijină structura și vei îmbunătăți funcția” (IT).
Ceea ce fac SO este să ofere suport mecanic, astfel încât ligamentul să-și poată face treaba. Ligamentele lezate la cele patru niveluri ale canalului vaginal, PUL, ligamentul cardinal (CL), USL și corpul perineal (PB) (Figura 2A), se slăbesc și se întind atunci când li se aplică forțe, indiferent de sursă, la fel ca PUL (ultrasunete, Figura 1). Predicțiile IT conform cărora “Stresul, impulsul și durerea pelvină cronică, din diferite motive, sunt cauzate în principal de laxitatea vaginului sau a ligamentelor de susținere a acestuia”, pot fi testate direct în timpul examinării vaginale standard prin sprijinirea mecanică fie a PUL, fie a USL (sau ambele) printr-un hemostat (ca în Figura 1) sau un speculum (ca în Figura 3).
Cele mai frecvent utilizate SO-uri
Din punct de vedere clinic, testele hemostatice PUL SOs pentru incontinența de efort (Figura 1, Video S1), și testele cu speculum USL SOs (Figura 3), pentru simptome de urgență și CPP, pot fi incluse cu ușurință în examenul vaginal standard. Alte SO, inclusiv SO intraoperatorii, vor fi prezentate mai jos.
Notă: dacă sunt efectuate în ambulatoriu, testele SO trebuie efectuate cu o blândețe extremă, deoarece orice presiune în exces asupra vaginului cu forcepsul poate provoca durere.
SO care pot fi efectuate în timpul examinărilor clinice
Scopul acestei lucrări este de a prezenta exemple de SO pentru a arăta că, dacă un anumit ligament din cele trei zone de simptome (Figura 2B), este susținut mecanic și ameliorează simptomele asociate (cum ar fi nevoia și durerea) în acea zonă, un cauza/efectul (ligament deteriorat/simptom) poate fi dedus. Dacă se intenționează intervenția chirurgicală, un SO pozitiv indică o probabilitate mai mare de vindecare cu reparație chirurgicală. Astfel de SO sunt intervenții predictive standard pentru chirurgii care urmează Paradigma IT (ITP) pentru repararea chirurgicală a simptomelor în cele trei zone ale vaginului (4-12) (Figura 2B). SO-urile care urmează vor fi clasificate în funcție de nivelul structural de deteriorare (cercuri galbene), numerotate 1–4, în Figura 2A,2B.
SO-uri care testează PUL pentru cauzalitatea SUI
Relația dintre PUL laxe și incontinența de efort este văzutăîn Video S1. Analogii anatomici și ecografici ai SO sunt detaliați în Figura 1; hemostatul (săgeata albă, rama cu ultrasunete dreapta) previne prelungirea PUL la “L” și astfel previne pierderea de urină la tuse; anatomia și continența sunt ambele restaurate (13) într-o manieră similară cu cea a slingului miduretral curativ (2,4).
Dovada că o sling miduretrală nu funcționează prin obstrucția uretrale
Femeii i se cere să urineze în timp ce testul hemostat prezentat de Video S1 previne SUI. Acesta nu este un test ușor, dar multe femei reușesc să o facă. Urinarea cu hemostatul in situ indică faptul că modul de operare al slingului miduretral nu este obstructiv. Mai degrabă restabilește anatomia și funcția, ca în cadrul dreptului cu ultrasunete (Figura 1).
SO a cauzalității PUL pentru incontinența fecală de efort (FI)
Stres FI este mult mai rar decât SUI. Testul hemostat pentru FI de stres la tuse este exact același cu cel pentru SUI (Figura 1) (14).
SO pentru cauza PUL a incontinenței mixte
Testarea pentru “incontinență mixtă” este aceeași ca și pentru IUE “autentică”, cu excepția faptului că pacientul este întrebat dacă nevoia este, de asemenea, ușurată. PUL ancorează mușchiul pubococcigian (PCM) care întinde vaginul înainte pentru a oferi 50% din forța de tensionare pentru a susține receptorii de întindere urotelială “N” (Figura 1). Dacă testul hemostat (Figura 1), reduce atât SUI, cât și impulsul, se poate prezice că ambele simptome pot fi vindecate sau îmbunătățite prin intervenția chirurgicală cu sling miduretral (Video S2). Video S2 indică PUL lax ca cauză a unui reflex de micțiune activat, controlat de suportul PUL.
SO testează cauza USL pentru impuls și durere
Testul cu speculum susține mecanic receptorii de întindere, “N” și plexurile viscerale de jos (15) (Figura 3). Se estimează că speculul controlează impulsul și durerea la până la 70-80% dintre femei.
Notă: presiunea excesivă înapoi de către speculum poate stimula mai multe aferente pentru a agrava durerea și a provoca simptomele. Simptomele durerii provin probabil din joncțiunile nervoase viscerale aferente din plexul visceral, nu din organul terminal căruia i se atribuie, ca durere “referită”.
SO testul anestezic local (LA) pentru originea plexului visceral al CPP
Un test definitiv pentru cauzalitatea vulvodiniei este testul Bornstein: injecția cu LA în partea inferioară a ambelor USL a redus durerea de vulvodinie la zece femei care au avut vulvodinie (16). La testarea hiperesteziei vulvei, nu a existat nicio hiperestezie la opt femei și la două femei, doar pe o parte a vulvei.
Testul Bornstein a fost aplicat și la femeile cu un diagnostic validat de cistita interstițială (CI). LA a fost injectat în partea inferioară a ambelor USL la trei femei care aveau CI și mai multe locuri de CPP. CPP a inclus vulvodinie, dureri abdominale inferioare și sensibilitate parauretrală marcată. IC și CPP au fost ameliorate timp de 20 de minute după injectarea cu LA (17).
SO pierde contribuția USL la cauzalitatea SUI
La unele femei, utilizarea forcepsului Allis pentru a aproxima USL poate uneori controla IUE la tuse. Acest lucru se explică prin contracția comună a mușchilor longitudinali ai anusului (LMA) împotriva USL pentru a roti baza vezicii urinare înapoi/în jos pentru a închide uretra la nivelul colului vezicii urinare (Figura 1).
Notă: acest test trebuie efectuat cu o blândețe extremă, deoarece presiunea excesivă în timpul apucării vaginului cu forcepsul poate provoca durere.
SO de origine USL a CPP prin palparea colului uterin
Presiunea digitală asupra colului uterin prin palparea cervicală la femeile cu CPP reproduce de obicei durerea în zonele pelvisului unde durerea este percepută de pacient (18).
Notă: apăsarea pe colul uterin la femeile cu CPP poate fi foarte dureroasă și pacienta trebuie avertizată în prealabil.
SO pentru nicturie cu un tifon rulat sau alt tampon
Shkarupa et al. a introdus un tampon steril de tifon pentru o perioadă de la 24 la 36 de ore (6). Ei au raportat o reducere validată statistic a simptomelor vezicii urinare hiperactive (OAB) (impuls, frecvență și nicturie) (6). Reduceri similare ale simptomelor au fost obținute cu tampoanele vaginale, nu numai pentru simptomele OAB, ci și pentru simptomele de golire urinară, CPP și, după cum se vede în Figurile 4,5, reducerea invaginației peretelui rectal anterior.
SO care evaluează cauza USL a invaginației rectale cu un tampon
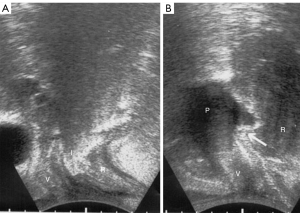
Un tampon împins în sus în fornixul vaginal posterior restabilește invaginația peretelui rectal anterior (19). Cu referire la Figura 4A, intussuscepția “I” a peretelui rectal anterior a fost observată în timpul efortului. După introducerea unui pesar vaginal de 3 cm × 3 cm × 6 cm în fornixul posterior (Figura 4B), pesarul ridică fornixul vaginal posterior și, odată cu acesta, intussuscepția (săgeata albă) chiar și în timpul efortului, pentru a (aproape) restabili. anatomie normală (19).
Rațiune anatomică pentru testul tamponului SO intususceptie
Dintr-o perspectivă anatomică, atașarea strânsă a USL suspensive de peretele lateral al rectului înseamnă că, dacă ligamentele sunt slăbite, atât rectul, cât și apexul vaginal pot prolapsa simultan, ducând uneori la invaginarea peretelui rectal anterior (Figurile 4,5).
SO testează laxitatea USL ca cauză pentru enterocel și prolaps apical
Figura 6 prezintă un enterocel la o femeie la ani după histerectomie. USL-urile s-au alungit și devin deplasate lateral. Aproximarea USL-urilor în sala de operare a redus enterocelul. Acest test ar putea fi dureros în clinică, dacă nu este efectuat cu grijă extremă.
SO pentru cauzalitatea CL a cistocelului
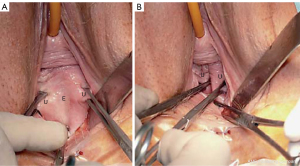
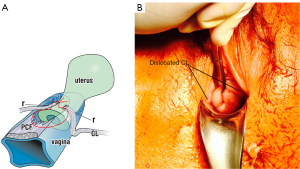
Slăbiciunea CL este principala cauză a defectului transvers al ciclocelului (Figura 7). Cu referire la Figura 7, CL SO se bazează pe prinderea vaginului prolapsat la locul celor două CL dislocate (Figura 7B), și aproximarea acestora de buza anterioară a colului uterin, ca în Video S3. Cistocelul dispare. Dacă, totuși, există și un cistocel central (ceea ce se întâmplă în aproximativ 20% din timp), doar cistocelul proximal este redus, așa cum se vede în Video S3, și o proeminență parțială a cistocelului rămâne distal.
Așadar, suportul digital al vezicii urinare poate reduce simptomele de urgență
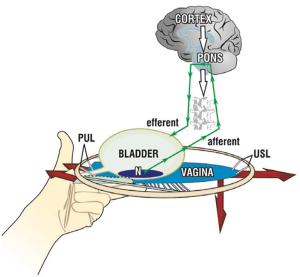
Suportul digital al bazei vezicii urinare (Figurile 8,9), poate fi explicat prin sprijinirea receptorilor de întindere urotelială. A redus simptomele de urgență la 18 din cei 20 de pacienți (16). Nevoia a dispărut între 3 și 8 secunde (în medie, 5,4 secunde) și a revenit la eliminarea suportului digital într-o perioadă de timp comparabilă. Același test a inversat o urmărire urodinamică a “hiperactivității detrusorului” la 6/20 de femei (16) (Figura 9). SO din Video S2, a controlat un reflex de micțiune activat cu pierderea de urină prin presiune digitală pe baza vezicii urinare prin susținerea receptorilor de întindere a bazei vezicii urinare “N”. Controlul pierderii de urină prin suport mecanic al PUL a funcționat diferit. A restabilit puterea contractilă a vectorului înainte pentru a întinde vaginul mai strâns pentru a sprijini receptorii de întindere “N” de dedesubt.
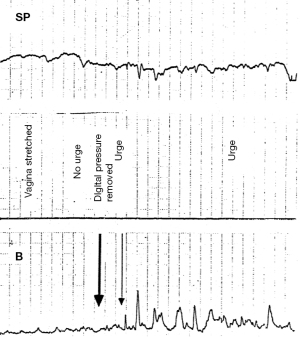
Palparea digitală a bazei vezicii urinare
Palparea bazei vezicii urinare poate, în unele cazuri severe de OAB, să activeze reflexul micțional suficient pentru ca urina să se scurgă. Se potrivește ipotezei că “N” (Figura 8), este sensibil la presiune la presiunea hidrostatică a urinei de deasupra și presiunea digitală de mai jos. În mod clar, această manevră nu este recomandată decât dacă este foarte bine explicată. (Vezi Video S4 cu permisiunea Dr. Abranches Monteiro).
Demascarea prolapsului ca cauză a IUE latentă
Video S5 demonstrează cum reducerea prolapsului cistocelului a demascat SUI, astfel încât pierderea de urină a fost observată în timpul tusei. Tusea a fost controlată prin presiune mecanică la locul inserării PUL în miduretra. (A se vedea Video S5 cu permisiunea profesorului Paolo Palma).
Concluzii
SO necesită foarte puțin timp pentru a efectua, oferă multe informații și ar trebui să facă parte dintr-un examen vaginal standard. Cele mai utile SO sunt pentru confirmarea cauzei simptomelor prin laxitatea PUL și USL. Sprijinul unilateral al PUL la nivelul miduretrei cu un hemostat poate preveni pierderea de urină la tuse (SUI); Suportul USL în fornixul posterior cu un speculum poate ameliora durerea și ameliorarea simptomelor.
Mulțumiri
Dorim să exprimăm mulțumirile noastre editorilor, profesorul Peter Petros și Vani Bardetta pentru ajutorul extraordinar în proiectarea și modificarea articolului.
Finanțare: Niciuna.
Footnote
Provenința și evaluarea de la egal la egal: Acest articol a fost comandat de către Societatea Internațională pentru Pelviperineologie pentru seria “Paradigma Teoriei Integrale” publicată în Annals of Translational Medicine. Peter Petros (Redactor) și Vani Bardetta (Redactor adjunct) au fost editori invitați neplătiți ai seriei. Articolul a fost supus unei evaluări externe.
Fișier de evaluare inter pares: disponibil la https://atm.amegroups.com/article/view/10.21037/atm-23-1815/prf
Conflicte de interese: Toți autorii au completat formularul de divulgare uniformă ICMJE (disponibil la https://atm.amegroups.com/article/view/10.21037/atm-23-1815/coif). Seria “Paradigma Teoriei Integrale” a fost comandată de către Societatea Internațională de Pelviperineologie fără nicio finanțare sau sponsorizare. Autorii nu au alte conflicte de interese de declarat.
Declarație etică: Autorii sunt responsabili pentru toate aspectele lucrării, asigurându-se că întrebările legate de acuratețea sau integritatea oricărei părți a lucrării sunt investigate și rezolvate în mod corespunzător. Toate procedurile clinice descrise în acest studiu au fost efectuate în conformitate cu standardele etice ale comitetelor de cercetare instituționale și/sau naționale și cu Declarația de la Helsinki (așa cum a fost revizuită în 2013). A fost obținut consimțământul informat scris de la pacienți pentru publicarea acestui articol și a imaginilor însoțitoare. Participarea umană la videoclip a fost cu permisiunea pacientului, pe baza faptului că a fost deidentificat.
Declarație de acces deschis: acesta este un articol cu acces deschis distribuit în conformitate cu licența internațională Creative Commons Attribution- NonComercial - NoDerivs 4.0 (CC BY-NC-ND 4.0), care permite replicarea și distribuirea necomercială a articolului cu strictețe cu condiția ca nu se fac modificări sau editări și că lucrarea originală să fie citată în mod corespunzător (inclusiv link-uri către publicarea oficială prin DOI relevant și licență). Consultați: https://creativecommons.org/licenses/by-nc-nd/4.0/.
References
- Petros PE, Ulmsten UI. An integral theory of female urinary incontinence. Experimental and clinical considerations. Acta Obstet Gynecol Scand Suppl 1990;153:7-31. [Crossref] [PubMed]
- Ulmsten U, Petros P. Intravaginal slingplasty (IVS): an ambulatory surgical procedure for treatment of female urinary incontinence. Scand J Urol Nephrol 1995;29:75-82. [Crossref] [PubMed]
- Petros PE, Ulmsten UI, Papadimitriou J. The autogenic ligament procedure: a technique for planned formation of an artificial neo-ligament. Acta Obstet Gynecol Scand Suppl 1990;153:43-51. [Crossref] [PubMed]
- Petros PE. New ambulatory surgical methods using an anatomical classification of urinary dysfunction improve stress, urge and abnormal emptying. Int Urogynecol J Pelvic Floor Dysfunct 1997;8:270-7. [Crossref] [PubMed]
- Inoue H, Nakamura R, Sekiguchi Y, et al. Tissue Fixation System ligament repair cures major pelvic organ prolapse in ageing women with minimal complications - a 10-year Japanese experience in 960 women. Cent European J Urol 2021;74:552-62. [PubMed]
- Shkarupa D, Zaytseva A, Kubin N, et al. Native tissue repair of cardinal/uterosacral ligaments cures overactive bladder and prolapse, but only in pre-menopausal women. Cent European J Urol 2021;74:372-8. [PubMed]
- Liedl B, Inoue H, Sekiguchi Y, et al. Is overactive bladder in the female surgically curable by ligament repair? Cent European J Urol 2017;70:53-9. [PubMed]
- Caliskan A, Ozeren M, Goeschen K. Modified posterior intravaginal slingplasty: does the additional bilateral tape attachment to the sacrospinous ligament improve the results? Cent European J Urol 2018;71:326-33. [PubMed]
- Petros P. A ligamentous explanation for overactive bladder symptoms as defined by International Continence Society in the female. Cent European J Urol 2018;71:105-7. [PubMed]
- Enache T, Bratila E, Abendstein B. Chronic pelvic pain of unknown origin may be caused by loose uterosacral ligaments failing to support pelvic nerve plexuses - a critical review. Cent European J Urol 2020;73:506-13. [PubMed]
- Petros P. A gynecological perspective of interstitial cystitis/bladder pain syndrome may offer cure in selected cases. Cent European J Urol 2022;75:395-8. [PubMed]
- Petros P, Abendstein B, Swash M. Retention of urine in women is alleviated by uterosacral ligament repair: implications for Fowler's syndrome. Cent European J Urol 2018;71:436-43. [PubMed]
- Petros PP, Von Konsky B. Anchoring the midurethra restores bladder-neck anatomy and continence. Lancet 1999;354:997-8. [Crossref] [PubMed]
- Petros P, Swash M. Experimental Study No. 2. A direct test for the role of the pubourethral ligament in anorectal closure. Pelviperineology 2008;27:98.
- Wu Q, Luo L, Petros P. Mechanical support of the posterior fornix relieved urgency and suburethral tenderness. Pelviperineology 2013;32:55.
- Papa Petros PE. Detrusor instability and low compliance may represent different levels of disturbance in peripheral feedback control of the micturition reflex. Neurourol Urodyn 1999;18:81-91. [Crossref] [PubMed]
- Bornstein J, Zarfati D, Petros P. Re: Causation of vulvar vestibulitis. Aust N Z J Obstet Gynaecol 2005;45:538-9. [Crossref] [PubMed]
- Petros PP. Severe chronic pelvic pain in women may be caused by ligamentous laxity in the posterior fornix of the vagina. Aust N Z J Obstet Gynaecol 1996;36:351-4. [Crossref] [PubMed]
- Gunnemann A, Petros PE. The role of vaginal apical support in the genesis of anterior rectal wall prolapse. The American College of Obstetricians and Gynecologist. Lippincott Williams & Wilkins, 2008:517-8.
Editor: Traian Enache, Head of Surgical Gynaecology, Medicover Hospitals Bucharest, Romania
Translator: Rîbu Iuliana-Georgiana, Teacher of French and German and Founder of AstraLingua, Bucharest, Romania
(Acest text este doar pentru scopuri academice, conținutul real trebuie verificat cu versiunea originală în engleză.)


