
Anatomie pelviană structurală, funcțională și disfuncțională
Caseta de evidențiere
Constatări cheie
• Controlul vezicii urinare și rectului se face din exteriorul organului, de la mușchi și ligamente, ligamentele fiind cele mai vulnerabile la deteriorare din cauza pierderii de colagen prin naștere și vârstă.
Ce se știe și ce este nou?
• Prevalența exciziei vaginale pentru prolaps indică credința că vaginul este cauza; rolul ligamentelor este ignorat.
• Rolul colagenului în funcția și disfuncția planșeului pelvin este fundamental.
• Ligamentele susțin organele cu colagen, principala lor componentă structurală.
• Colagenul este vulnerabil la deteriorarea de la naștere și la deteriorarea în funcție de vârstă.
• Colagenul defect al ligamentului provoacă atât simptome, cât și prolaps.
Care este implicația și ce ar trebui să se schimbe acum?
• Există o diferență distinctă în conținutul ligamentelor de colagen între femeile aflate în premenopauză și cele în postmenopauză.
• Reparațiile ligamentelor native funcționează satisfăcător la femeile aflate în premenopauză.
• Pentru femeile în vârstă, metodele de creare a colagenului, cum ar fi slingurile, oferă o rată de vindecare mai mare și ar trebui luate în considerare.
Introducere
Rezumatul video de 4 minute (Video S1) rezumă punctele anatomice cheie; se recomandă vizualizarea a priori.
Scopul acestei contribuții la problema ATM Integral Theory Paradigm (ITP) este de a descrie anatomia structurală a mușchilor pelvieni și a ligamentelor și căile care conduc la deteriorarea ligamentelor suficient pentru a pune o bază anatomică pentru lucrările ITP care urmează.
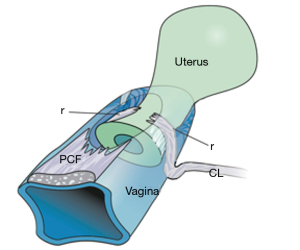
Cu referire la Figura 1 (1), baza structurală a Teoriei Integrale (2) a fost descoperirea că:
- Patru mușchi pelvini principali, pubococcigeul, placa ridicătoare, mușchiul longitudinal comun al anusului, puborectalul și cinci ligamente pelvine principale, pelvisul pubouretral, cardinal, uterosacral, fascia tendinoasă arcului și corpul perineal interacționează pentru a menține structura și funcția organului pelvin (Figura 1).
- Ligamentele susțin structural organele și sunt cele mai vulnerabile la leziuni.
- Vaginul este slab structural; rolul său principal este de funcționare și ar trebui conservat, nu excizat.
- Slăbirea colagenului, principala componentă structurală a ligamentelor, este principala cauză a prolapsului de organe și a simptomelor tractului urinar inferior (LUTS).
- Întărirea ligamentelor lezate, fie chirurgicală sau nechirurgicală, poate ameliora sau vindeca simptomele.
- Pentru femeile aflate în postmenopauză, sunt recomandate tehnici de creare a colagenului pentru întărirea ligamentelor.
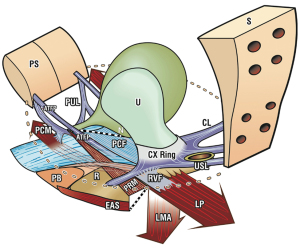
Cu referire la Figura 1, baza funcțională a Teoriei Integrale (2) a fost descoperirea că:
- Trei mușchi reflexi cu acțiune opusă, pubococcigeul (PCM), placa levator (LP) și mușchiul longitudinal comun al anusului (LMA) se contractă împotriva ligamentelor pubouretrale (PUL) și uterosacrale (USL) pentru a controla închiderea uretrale, evacuarea și pentru a susține receptorii de întindere a vezicii urinare “N” de la activarea golirii premature (“incontinență de urgență”) (Figura 1). Video S2 (ultrasunete) arată acțiunea a trei forțe musculare direcționale reflexe, înainte, înapoi, în jos. Un al patrulea mușchi,puborectal, se alătură în mod reflex celorlalți trei pentru a ajuta la închiderea anorectală și evacuarea (3) (Video S3).
Mușchii
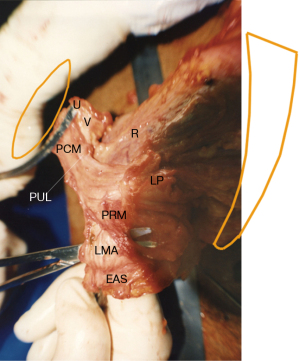
Există patru mușchi pelvieni principali (Figurile 1,2). Trei mușchi pelvieni, PCM, LP și LMA comun sunt în întregime reflexi (Figura 1, săgeți mari). PCM se atașează de partea laterală a vaginului distal și de partea descendentă a PUL (4). Partea sa mediană se contractă înainte față de PUL (Figurile 1,2). Partea sa laterală se contractă înapoi împotriva PUL, mătură înapoi pentru a se uni mușchiul său contralateral pentru a se uni cu iliococcigeul pentru a forma LP (Figura 2). LMA preia fibre din LP, PCM și se inserează în sfincterul anal extern (EAS) (Figura 2). LMA se contractă în scădere față de USL (Figura 1). Mușchiul puborectal (PRM) se contractă direct împotriva simfizei pubiene (PS) (Figurile 1,2). Acționează atât ca un mușchi voluntar (strângerea în sus “Kegel”), cât și ca un mușchi reflex care se contractă pentru închiderea ano-rectală și se relaxează pentru defecare.
Ligamentele
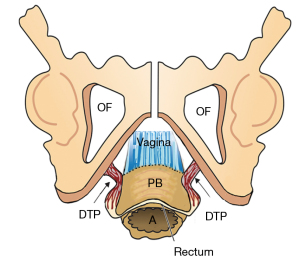
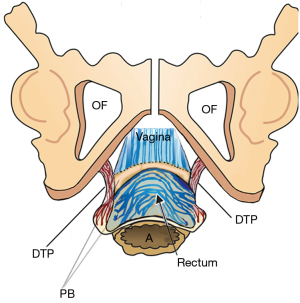
Ligamentele (Figura 1) conțin nervi, vase de sânge și mușchi netezi (2) și astfel participă activ la toate funcțiile mușchilor pelvieni care trag împotriva lor. Colagenul este principala componentă structurală a ligamentelor (2). Cu referire la Figure 1, PUL este un ligament scurt, de aproximativ 4 cm lungime in vivo, și se atașează la mijlocul uretrei, de asemenea la PCM și la vaginul distal. USL-urile provin din S2-4, sunt atașate liber de pereții laterali ai rectului prin structuri ligamentare fine și se inserează în peretele posterior al colului uterin. La distanță, la 2 cm de colul uterin, USL-urile susțin ganglionii plexului visceral pelvin, simpatici (T11–L2) și parasimpatici (S2–4). Arcus tendineus fascia pelvis (ATFP) suspendă vaginul lateral, ridicându-se chiar deasupra PUL în spatele simfizei și introducându-se în coloana ischială. In vivo, USL-urile au aproximativ 9-10 cm lungime. Cu referire la Figura 3, corpul perineal este suspendat de ligamentele transverse perineale profunde. Acestea au aproximativ 4 cm lungime și se introduc în spatele joncțiunii dintre 2/3 superioare și 1/3 inferioară ale ramului descendent (5,6).
Simplist, ligamentele sunt componentele structurale ale podelei pelvine, în timp ce vaginul este preocupat de funcția de transmitere a forțelor musculare care deschid și închide uretra (2). Colagenul din ligamente este colagenul 1, care este mult mai puternic decât colagenul 3, și elastina care conferă vaginului elasticitatea sa. Forțele diferențiale ale structurii, ligamentele cu o deformare de rupere de 300 mg/mm2 și vaginul cu 60 mg/mm2, reflectă diferitele roluri ale fiecăruia (7).
Vaginul
Vaginul este tubul de golire pentru uter, făt și sângele menstrual. Un vagin tensionat controlează semnalele de evacuare a vezicii urinare aferente de la receptorii de întindere urotelială “N” fiind întinși de PCM și LP pentru a susține “N” de jos (Figura 1). “N” sunt sensibile la presiunea hidrostatică a urinei. Tensiunea vaginală de sub “N” este reglată de fusurile musculare din PCM și LP. Tensiunea trebuie să fie suficientă pentru a opri nervii să declanșeze impulsuri de golire aferente, dar suficient de elastică pentru a permite închiderea separată a uretrei distale de către PCM și a colului vezicii urinare de către LP/LMA.
Uretra și anus
Uretra si anusul sunt compuse din muschi netezi, colagen si elastina. Sunt tuburile de golire pentru vezica urinara si rect. Sunt închise pentru continență și deschise pentru evacuare prin acțiunea externă, direcționată cortical, a celor patru mușchi pelvieni (Figura 1). Se presupune că receptorii de întindere anali acționează în mod similar cu cei ai uroteliului și sunt considerați a fi situați la un nivel chiar deasupra inserției LP în peretele posterior al rectului (Figura 1).
Resurse pentru citiri suplimentare
Vezi studiile lui Petros și Ulmsten (https://obgyn.onlinelibrary.wiley.com/toc/16000412/1990/69/S153) pentru funcția și disfuncția vezicii urinare (2).
Vezi studiul lui Petros și Swash (https://www.researchgate.net/publication/267778578_The_MusculoElastic_Theory_of_anorectal_function_and_dysfunction) pentru funcția și disfuncția anorectală (3).
Rolul mușchilor/ligamentelor în controlul continenței
Vezica și intestinul au doar două moduri, deschise sau închise; acestea sunt dirijate cortical. Mușchii pelvieni închid extern tuburile de golire a vezicii urinare/intestinului pentru continență, le deschid extern pentru evacuare (Figura 1, linii întrerupte). Mușchii direcționali întind organele bilateral pentru a preveni receptorii de întindere a vezicii urinare/intestinului să activeze prematur micțiunea și defecarea (“incontinență de urgență”)(2,3).
Închiderea uretrei la efort
Cu referire la Figura 1, contracția înainte a PCM rigidizează peretele posterior al vaginului distal, uretrei distale și PUL; LP întinde vaginul proximal și uretra înapoi pentru a le rigidiza; LMA trage baza acum semi-rigidă a vezicii urinare în jos împotriva USL-urilor pentru a o roti în jos pentru a închide uretra de la gâtul vezicii urinare (cum ar fi îndoirea unui furtun de grădină) (vezi închiderea frontală a uretrei, Video S2).
Închidere anorectală la efort
Cu referire la Figura 1, contracția înainte a PRM rigidizează peretele anterior al rectului; contracția înainte a PRM rigidizează peretele posterior al rectului; LP se contractă înapoi față de PUL pentru a întinde rectul înapoi pentru a-l face semi-rigid; LMA trage împotriva USL-urilor pentru a roti rectul acum semirigid în jos în jurul PRM contractat pentru a închide unghiul anorectal, îndoind rectul ca un furtun de grădină (vezi acțiunea de închidere anorectală a mușchilor pelvieni, Video S3).
Micţiunea
Odată ce reflexul micțional este activat, pacientul simte nevoia de a merge. PCM se relaxează, eliminând presiunea înainte de pe vaginul distal și acest lucru permite LP/LMA să întindă vaginul, trigonul și baza vezicii urinare înapoi și în jos pentru a deschide peretele posterior al uretrei, scăzând exponențial rezistența la fluxul de urină, pentru a activați golirea (2,8) (vezi miograma cu raze x micționale, Video S4).
Defecare
Procesul de defecare este foarte asemănător cu procesul de micțiune, cu excepția faptului că PRM este cel care se relaxează. Cu referire la Figura 1, atunci când PRM se relaxează, LP/LMA trage peretele posterior al anorectului (linii întrerupte). PRM continuă să se contracte pentru a rigidiza peretele anterior al anorectului. Deschiderea externă a neorectului de către mușchii pelvieni imediat înainte de defecare scade rezistența intra-anală pentru a permite golirea (3,9) (see Video S5).
Patogeneza anatomică a disfuncțiilor structurale
Potrivit ITP, conceptul cheie în patogeneza disfuncțiilor structurale ale podelei pelvine este slăbiciunea ligamentelor cauzată de deficiența de colagen. Principalele cauze ale slăbirii colagenului sunt sarcina și nașterea și degenerarea colagenului după menopauză. La un grup mic de femei, slăbirea congenitală a ligamentelor poate provoca, de asemenea, disfuncție.
Supradistensia ligamentelor poate afecta prolapsul, simptomele, atașamentele musculare/oaselor
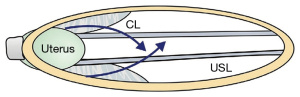
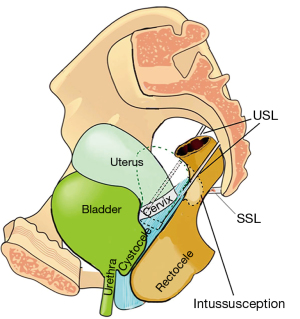
Deși colagenul ligamentelor a fost înmuiat de relaxină și alți hormoni, un cap cu dilatare completă (10 cm) exercită o presiune enormă asupra celor 5 cm proximali ai ligamentelor care îl înconjoară. Cu referire la Figura 4, ligamentele cardinale (CL), USL și atașamentele stratului fasciei pubocervicale al vaginului se pot întinde sau rupe la naștere. Întinderea sau ruptura CL poate provoca cistocel defect transversal (Figura 5). USL-urile se pot alungi pentru a provoca prolaps uterin (Figura 6).
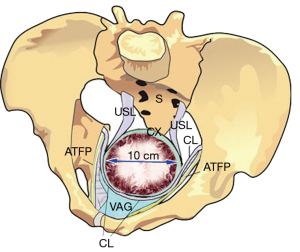
Cu referire la Figura 7, capul în expansiune chiar și atunci când este complet flexat (9,4 cm) exercită o presiune enormă asupra PUL și mușchilor pelvieni la inserția lor în simfiză pentru a provoca incontinență urinară de efort (SUI) și inserții dislocate PCM/PRM la simfiză. (10) (Figura 8).
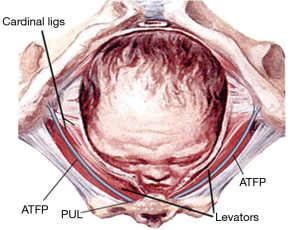
Cu referire la Figura 9, corpul perineal și ligamentele sale suspensive (transversul perineului profund), sunt deosebit de vulnerabile la supra-întindere sau chiar la ruptură. Cu un cap deflexat (11,2 cm diametru), presiunea capului emergent este mult mai mare și pot apărea leziuni la nivelul vaginului, rectului, mușchilor corpului perineal și atașamentelor ligamentare.
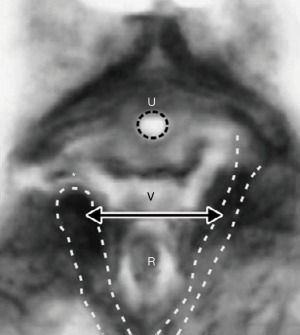
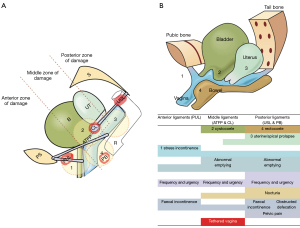
Cu referire la Figure 10, la “3” capul (cercul) poate supraîntinde ligamentele uterosacrale (USL) pentru a provoca prolaps uterin și enterocel. Dacă atașamentele ligamentare laterale ale USL la rect “R” trage peretele rectal anterior înainte pe măsură ce USL se lungesc, peretele rectal anterior poate fi întins înainte pentru a provoca invaginație rectală (11) (Figura 11), care poate fi vindecată prin USL. reparație (12); la cercul “2”, alungirea sau ruptura CL poate provoca cistocel'(defect transversal); la cercul “4”, afectarea perineului poate provoca rectocel și sindrom perineal descendent; la cercul “1”, presiunea excesivă asupra mușchilor ridicatori poate disloca sau rupe inserțiile lor colagene la simfiza pubiană, în timp ce presiunea excesivă asupra PUL poate provoca incontinență de efort.
Ligamentele lezate
Ligamentele deteriorate se încadrează în trei zone naturale (Figura 10). Anterior: meatul extern până la gâtul vezicii urinare; mijloc: gâtul vezicii urinare până la colul uterin; posterior: colul uterin până la introitus.
Țesut vaginal deteriorat
“Fascia” vaginala este stratul musculo-elastic al peretelui vaginal. Suportul vaginal anterior al uretrei distal este numit “ hamac vaginal suburetral”; mai proximal, suportul vaginal al bazei vezicii urinare este” fascia pubocervicală ”. Peretele posterior vaginal (rectovaginal sau fascia Denonvillier) este atașat proximal de colul uterin și USL și este susținut distal de corpul perineal, care îl atașează de rect.
Numerele din Figura 10A, se corelează cauzal cu aceleași numere din algoritmul de diagnostic (Figura 10B), în ceea ce privește prolapsul, afectarea ligamentului și simptomele LUTS. De exemplu, cercul 3, deteriorarea USL poate provoca leziuni USL, prolaps uterin și toate simptomele din zona stângă.
Efectele vârstei asupra reparării ligamentelor native
Efectul dramatic al vârstei și al sevrajului hormonal la menopauză a fost demonstrat într-un studiu comparativ al lui Shkarupa. et al. (13). Rezultatele la 18 luni de la plicația tisulară nativă a cardinalului și USL au dat vindecare pentru prolaps de 79,6% pentru femeile aflate în premenopauză, dar numai cu 15,4% pentru femeile aflate în postmenopauză. Ratele de vindecare pentru simptomele de urgență și nicturie au fost de 87,7% și 67,3% față de 17,9% și, respectiv, 15,4%. Autorii au concluzionat că femeile aflate în postmenopauză au nevoie de slings colagenopoietic pentru repararea adecvată a prolapsului și a simptomelor lor. Acest comentariu a fost validat de multe studii efectuate la femei în vârstă care folosesc slinguri, unele cu un număr mare (14-24), inclusiv rate mari de vindecare de 5 ani (14) și 10 ani (15) atât pentru prolapsul organelor pelvine (POP) cât și pentru simptomele pelvine.
Baza anatomică a sistemului de diagnostic ITP
Algoritmul (Figura 10B), utilizează simptome pentru a diagnostica ligamentele deteriorate și pentru a deduce prezența prolapsului, care este adesea minim. Simptomele sunt bifate în fiecare casetă unde apar, chiar dacă apar doar “uneori”. Condițiile din toate cele trei coloane pot fi cauzate de laxitatea ligamentului (ligamentelor) din zona respectivă.
Diagnosticul afectarii ligamentelor se face prin deducere
Cu referire la algoritmul de diagnostic (Figura 10B), nicturia, durerea pelvină cronică, defecarea obstructivă sunt cauzate în mod unic de defectele ligamentului din zona posterioară (USL). Incontinența urinară de efort sau fecală de efort sunt cauzate în mod unic de defectele zonei anterioare (PUL). Aceste zone sunt bifate mai întâi și sunt punctul de plecare pentru diagnosticarea leziunilor ligamentare și deducerea unor prolapsuri specifice. Algoritmul se bazează pe simptomele individuale care apar la un pacient individual. Definiții precum “incontinență mixtă”, “vezică hiperactivă” (OAB), “sindromul fornix posterior” (PFS), care combină simptome care apar adesea concomitent, nu au locul în acest algoritm de diagnostic. Simptomele individuale de la un pacient individual cu aceste afecțiuni trebuie introduse în algoritm, astfel încât se poate deduce un diagnostic de cauzalitate a ligamentelor. Cu referire la Figura 10B, SUI, când apare concomitent cu nevoia, se numește “incontinență mixtă”. Partea SUI este cauzată de un PUL lax/slab, dar nevoia poate fi cauzată de defecte ligamentare în oricare dintre cele trei zone. OAB (urge, frecvență) poate fi cauzată de orice zonă, dar dacă există și nicturie, lezarea principală a ligamentelor este probabil USL în zona posterioară. În ceea ce privește simptomele PFS (apariția concomitentă a impulsului, frecvența, nicturia, golirea anormală și durerea pelvină cronică), prezența nicturiei și golirea anormală plasează cauzalitate ferm cu USL (notă: de multe ori cele mai grave cazuri de PFS au prolaps minim).
Cum poate provoca prolapsul uterin invaginație rectală anterioară
Examinarea Figurii 11 indică modul în care atașarea USL-urilor de peretele lateral al rectului poate provoca invaginație la femeile care au prolaps uterin. Pe măsură ce USL-urile se prelungesc, ele se întinde lateral, determinând, de asemenea, alungirea laterală a peretelui rectal anterior; o astfel de întindere slăbește structural peretele rectal. Concentrația sa de colagen scade și peretele rectal anterior se invaginează pentru a provoca invaginație (11).
Concluzii
Baza structurală a Teoriei Integrale este holistică. Patru mușchi pelvini principali interacționează holistic cu cinci ligamente pelvine principale pentru a menține structura și funcția organului pelvin. Întrucât vaginul este un organ structural slab, sprijinul pe care îl oferă bazei vezicii urinare este condiționat de a fi întins de forțele opuse ale mușchilor pelvieni, rolul său principal fiind de a transmite forțe musculare pentru a facilita continența, evacuarea și controlul urgenței. Vaginul nu trebuie excizat deoarece nu se poate regenera și, prin urmare, trebuie conservat. Ligamentele oferă principalul suport structural pentru organe și sunt partea cea mai vulnerabilă a sistemului anatomic la leziuni, deoarece colagenul lor structural poate fi slăbit în timpul travaliului și pierderea de colagen după menopauză din cauza defalcării colagenului. În consecință, pierderea de colagen este cauza principală a prolapsului de organ și a LUTS. Prin întărirea ligamentelor deteriorate, fie chirurgical sau non-chirurgical, simptomele și prolapsul pot fi îmbunătățite sau vindecate. Principala cauză a disfuncției la femeile în vârstă este pierderea de colagen în ligamente; prin urmare, se recomandă tehnici de creare a colagenului. Neoligamentele pot fi create cu benzi introduse precis. Alternativ, ligamentele pot fi întărite prin plicarea lor cu suturi de poliester cu orificiu larg nr. 2 sau nr. 3.
Mulțumiri
Dorim să exprimăm mulțumirile noastre editorilor, profesorului Peter Petros și Vani Bardetta pentru ajutorul extraordinar în proiectarea și modificarea articolului.
Finanțare: Niciuna.
Footnote
Provenința și evaluarea de la egal la egal: Acest articol a fost comandat de către Societatea Internațională pentru Pelviperineologie pentru seria “Paradigma Teoriei Integrale” publicată în Annals of Translational Medicine. Peter Petros (Redactor) și Vani Bardetta (Redactor adjunct) au fost editori invitați neplătiți ai seriei. Articolul a fost supus unei evaluări externe.
Fișier de evaluare inter pares: disponibil la https://atm.amegroups.com/article/view/10.21037/atm-23-1877/prf
Conflicte de interese: Toți autorii au completat formularul de divulgare uniformă ICMJE (disponibil la https://atm.amegroups.com/article/view/10.21037/atm-23-1877/coif). Seria “Paradigma Teoriei Integrale” a fost comandată de către Societatea Internațională de Pelviperineologie fără nicio finanțare sau sponsorizare. MN raportează acțiuni și opțiuni pe acțiuni la Momentis și Femselect. Autorii nu au alte conflicte de interese de declarat.
Declarație etică: Autorii sunt responsabili pentru toate aspectele lucrării, asigurându-se că întrebările legate de acuratețea sau integritatea oricărei părți a lucrării sunt investigate și rezolvate în mod corespunzător. Toate procedurile clinice descrise în acest studiu au fost efectuate în conformitate cu standardele etice ale comitetelor de cercetare instituționale și/sau naționale și cu Declarația de la Helsinki (așa cum a fost revizuită în 2013). A fost obținut consimțământul informat scris de la pacienți pentru publicarea acestui articol, imagini și videoclipuri însoțitoare. Participarea umană la videoclipuri s-a făcut cu permisiunea pacientului, pe baza faptului că a fost deidentificata.
Declarație de acces deschis: acesta este un articol cu acces deschis distribuit în conformitate cu licența internațională Creative Commons Attribution- NonComercial - NoDerivs 4.0 (CC BY-NC-ND 4.0), care permite replicarea și distribuirea necomercială a articolului cu strictețe cu condiția ca nu se fac modificări sau editări și că lucrarea originală să fie citată în mod corespunzător (inclusiv link-uri către publicarea oficială prin DOI relevant și licență). Consultați: https://creativecommons.org/licenses/by-nc-nd/4.0/.
References
- Petros P. The female pelvic floor function, dysfunction and management according to the Integral Theory. 3rd ed. Heidelberg: Springer Berlin; 2010.
- Petros PE, Ulmsten U. An Integral Theory of female urinary incontinence. Acta Obstet Gynecol Scand 1990;69:1-79. [Crossref] [PubMed]
- Petros PE, Swash M. The Musculo-Elastic Theory of anorectal function and dysfunction. Pelviperineology 2008;27:89-121.
- Petros PE. The pubourethral ligaments--an anatomical and histological study in the live patient. Int Urogynecol J Pelvic Floor Dysfunct 1998;9:154-7. [Crossref] [PubMed]
- Wagenlehner FM, Del Amo E, Santoro GA, et al. Live anatomy of the perineal body in patients with third-degree rectocele. Colorectal Dis 2013;15:1416-22. [Crossref] [PubMed]
- Wagenlehner FM, Del Amo E, Santoro GA, et al. Perineal body repair in patients with third degree rectocele: a critical analysis of the tissue fixation system. Colorectal Dis 2013;15:e760-5. [Crossref] [PubMed]
- Yamada H. Aging rate for the strength of human organs and tissues. In: Evans FG, editor. Strength of biological materials. Baltimore: Williams & Wilkins Co; 1970:272-80.
- Bush MB, Moron C, Messner-Pellenc L, et al. A mechanical model for the opening of the human female urethra. In: Adlassnig KP, Bracale M, editors. Proceedings of Biomedical Engineering 2005, Austria. Acta Press; 2005:210-13.
- Petros P, Swash M, Bush M, et al. Defecation 1: Testing a hypothesis for pelvic striated muscle action to open the anorectum. Tech Coloproctol 2012;16:437-43. [Crossref] [PubMed]
- DeLancey JO, Kearney R, Chou Q, et al. The appearance of levator ani muscle abnormalities in magnetic resonance images after vaginal delivery. Obstet Gynecol 2003;101:46-53. [Crossref] [PubMed]
- Petros PEP. The biomechanics of uterine prolapse impact rectal intussusception, ODS and surgical restoration. Tech Coloproctol 2022;26:161-2. [Crossref] [PubMed]
- Abendstein B, Brugger BA, Furtschegger A, et al. Role of the uterosacral ligaments in the causation of rectal intussusception, abnormal bowel emptying, and fecal incontinence: A prospective study. Pelviperineology 2008;27:118-21.
- Shkarupa D, Zaytseva A, Kubin N, et al. Native tissue repair of cardinal/uterosacral ligaments cures overactive bladder and prolapse, but only in pre-menopausal women. Cent European J Urol 2021;74:372-8. [Crossref] [PubMed]
- Inoue H, Kohata Y, Fukuda T, et al. Repair of damaged ligaments with tissue fixation system minisling is sufficient to cure major prolapse in all three compartments: 5-year data. J Obstet Gynaecol Res 2017;43:1570-7. [Crossref] [PubMed]
- Inoue H, Nakamura R, Sekiguchi Y, et al. Tissue Fixation System ligament repair cures major pelvic organ prolapse in ageing women with minimal complications - a 10-year Japanese experience in 960 women. Cent European J Urol 2021;74:552-62. [Crossref] [PubMed]
- Piñango-Luna S, Level-Córdova L, Petros PE, et al. A low-cost artisan tension-free tape technique cures pelvic organ prolapse and stress urinary incontinence: Proof of concept. Cent European J Urol 2020;73:490-7. [Crossref] [PubMed]
- Piñango-Luna S, Level-Córdova L, Petros PE, et al. A low cost artisan tension-free tape technique cures pelvic organ prolapse and stress urinary incontinence - proof of concept. Cent European J Urol 2020;73:490-7. [Crossref] [PubMed]
- Wagenlehner F, Muller-Funogea IA, Perletti G, et al. Vaginal apical prolapse repair using two different sling techniques improves chronic pelvic pain, urgency and nocturia: a multicentre study of 1420 patients. Pelviperineology 2016;35:99-104.
- Caliskan A, Ozeren M, Goeschen K. Modified posterior intravaginal slingplasty: does the additional bilateral tape attachment to the sacrospinous ligament improve the results? Cent European J Urol 2018;71:326-33. [Crossref] [PubMed]
- Enache T, Bratila E, Abendstein B. Chronic pelvic pain of unknown origin may be caused by loose uterosacral ligaments failing to support pelvic nerve plexuses - a critical review. Cent European J Urol 2020;73:506-13. [Crossref] [PubMed]
- Petros P, Abendstein B. Pathways to causation and surgical cure of chronic pelvic pain of unknown origin, bladder and bowel dysfunction - an anatomical analysis. Cent European J Urol 2018;71:448-52. [Crossref] [PubMed]
- Petros P. A gynecological perspective of interstitial cystitis/bladder pain syndrome may offer cure in selected cases. Cent European J Urol 2022;75:395-8. [Crossref] [PubMed]
- Liedl B, Goeschen K, Grigoryan N, et al. The association between pelvic organ prolapse, pelvic pain and pelvic reconstructive surgery using transvaginal mesh: a secondary analysis of a prospective multicenter observational cohort trial. J Clin Gynecol Obstet 2020;9:79-95.
- Petros P, Richardson P. TFS posterior sling improves overactive bladder, pelvic pain and abnormal emptying, even with minor prolapse. A prospective urodynamic study. Pelviperineology 2010;29:52-5.
Editor: Traian Enache, Head of Surgical Gynaecology, Medicover Hospitals Bucharest, Romania
Translator: Rîbu Iuliana-Georgiana, Teacher of French and German and Founder of AstraLingua, Bucharest, Romania
(Acest text este doar pentru scopuri academice, conținutul real trebuie verificat cu versiunea originală în engleză.)


