
Suturile din poliester cu orificiu larg pot crea suficient colagen pentru vindecarea prolapsului/incontinenței: o lucrare în curs
Caseta de evidențiere
Constatări cheie
• Suturile din poliester cu orificiu larg creează colagen nou pentru repararea ligamentelor.
Ce se știe și ce este nou?
• Reparații de tip Fothergill de ligament nativ pentru prolaps, slinguri miduretrale pentru incontinența urinară de efort (SUI).
• Suturile din poliester cu găuri late creează colagen nou pentru a întări colagenul structural slăbit din ligamentele suspensive.
Care este implicația?
• Rezultatele inițiale pentru repararea directă a ligamentului pubouretral pentru IUE și prolaps par să dea rezultate echivalente cu reparațiile cu sling. Acest lucru este promițător, dar deocamdată este o “lucrare în curs”.
Ce ar trebui să se schimbe acum?
• Femeile aflate în postmenopauză care au o intervenție chirurgicală de prolaps ar putea beneficia semnificativ de utilizarea suturilor de poliester nr. 2 pentru a plica ligamentele deteriorate în loc să dizolve firele de sutură.
Introducere
Punctele cheie ale articolului sunt rezumate în rezumatul video (Video S1).
“Necesitatea este mama invenției.”—proverb.
Acest articol introduce o metodă chirurgicală mai puțin invazivă care creează colagen pentru prolapsul organelor pelvine (POP) și repararea simptomelor pelvine: repararea ligamentelor prin suturi de poliester cu găuri larg. Catalizatorul a fost interzicerea tuturor intervențiilor chirurgicale cu plasă pentru POP (inclusiv slings) de către jurisdicțiile de reglementare majore.
Aceste noi metode promițătoare urmăresc să continue revoluția chirurgicală care a început odată cu publicarea în 1990 a două descoperiri majore de către Petros și Ulmsten, care se potrivesc cu descrierea lui Thomas Kuhn a unei revoluții științifice, teoria integrală a incontinenței urinare feminine și un nou principiu chirurgical, crearea de neoligamente artificiale colagenoase (1,2). (Vezi adresa URL: https://obgyn.onlinelibrary.wiley.com/toc/16000412/1990/69/S153).
Principalul impuls al Teoriei Integrale (1) pe care o urmărim în întregime, a fost că controlul funcției vezicii urinare nu a fost de la vezica în sine, ci de la ligamente și mușchi din afara vezicii urinare; că disfuncțiile de stres și impuls au fost ambele cauzate în principal de laxitatea vaginală și/sau ligamentară, a cărei patogeneză a fost în principal colagen și elastina slăbite (1). Consecința acestui fapt a fost că atât stresul, cât și impulsul erau potențial vindecabile chirurgical, prin repararea ligamentelor, iar acest lucru a fost demonstrat prin câteva operații prototip (1).
O parte a publicației din 1990 (1) a fost un nou principiu chirurgical, cum să reparați colagenul ligamentar slăbit, prin crearea unui “neoligament colagenos artificial” (Figura 1) (2). Reacția tisulară la o bandă implantată a fost valorificată pentru a crea un nou colagen în jurul benzii implantate (3), care a devenit baza pentru prototipul (3) și operația de sling miduretral definitiv (MUS) (4).
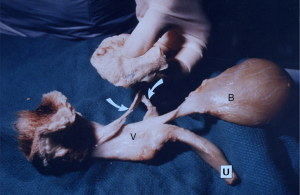
Evoluția sling-urilor care creează colagen
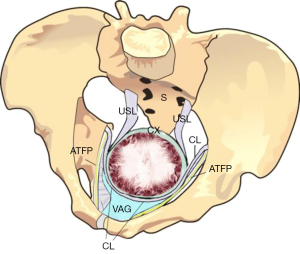
Protoipul MUS (3) a devenit “procedura de bandă vaginală inversă (TVT)” (4). MUS a devenit operația standard de aur pentru vindecarea incontinenței urinare de efort (SUI), cu 10 milioane de operații până în 2019 (5). În 2005, un minisling cu o singură incizie a introdus o tehnică mai sigură pentru crearea de neocolagen (6). Sistemul de fixare a țesuturilor (TFS) minisling a făcut posibilă repararea tuturor celor cinci ligamente pelvine principale pe cale vaginală (Figura 2) (7). Inoue et al. a confirmat siguranța și eficacitatea minisling- ului pentru vindecarea prolapsului de organe pelvine (POP) și a simptomelor tractului urinar inferior (LUTS) (7). Pe o perioadă de 10 ani, Inoue et al. a implantat 3.100 de implanturi TFS (Tissue Fixation System) minisling la 960 de femei în vârstă (vârsta medie 70 de ani) (7). Starea în spital a fost de zi sau peste noapte, cu rate anatomice de vindecare de 90% pentru toate prolapsele (7).
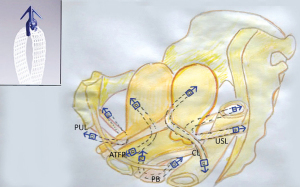
Minisling de 90% pentru slings (7) au fost în contrast puternic cu datele de reparare vaginală din Trialul Lancet Prospect, a cărui rată de vindecare la 12 luni a fost de aproximativ 20% (8). Deși a obținut un tratament de 85% pentru POP la femeile aflate în premenopauză care utilizează repararea nativă a CL/ligamentului uterosacral (CL/USL), Shkarupa et al. (9), au raportat doar 20,5% vindecare anatomică la femeile aflate în postmenopauză la 12 luni. Rezultatele slabe la femeile aflate în postmenopauză au fost atribuite de Shkarupa et al. la descompunerea și excreția colagenului din ligamentele pelvine (9) după menopauză (10). A fost recomandată utilizarea de rutină a benzilor pentru crearea de colagen la femeile aflate în postmenopauză (9).
Interzicerea slingurilor pentru POP
În ciuda eficacității lor și a ratelor mari de vindecare (6,7), operațiunile cu sling cu plasă, chiar și MUS de mare succes, sunt printre cele mai litigiate operații din istoria chirurgiei și au fost interzise în multe țări. Problemele medicolegale par să se bazeze pe reacțiile tisulare de la benzi, dar așa funcționează MUS (2). Rezultatele catastrofal de scăzute pentru repararea “țesuturilor native” (8) sunt dovada unei crize, că, în unele țări, femeile aflate în postmenopauză au puține sau chiar deloc opțiuni chirurgicale.
Slings versus tesut nativ
Ceea ce Inoue et al. (7) a demonstrat folosind mini-sling-ul TFS (Figura 2) că benzile de creare de colagen aplicate tuturor celor cinci ligamente pelvine ar putea vindeca nu numai prolapsul de organ, ci și simptomele vezicii urinare, intestinului și durerii. Inoue et al. Pacienții lui au avut o vârstă medie de 70 de ani.
Ce Shkarupa et al. (9) și Studiul Lancet Prospect (8) a demonstrat că femeile aflate în postmenopauză, care păreau să aibă cele mai severe simptome și prolapsuri, nu puteau fi ajutate de repararea țesuturilor native și necesită o tehnică care a creat colagen nou pentru a repara ligamentele deteriorate.
Realitatea cu care se confruntă astăzi femeile în vârstă, care au POP sau chiar IUE, este că au “repararea țesuturilor native” cu ratele sale slabe de vindecare sau continuă să sufere cu problema lor.
Plicarea ligamentelor cu orificiu larg - o soluție posibilă?
Interzicerea slingurilor a ridicat întrebarea: “A existat o altă modalitate de a crea colagen nou pentru ligamentele deteriorate?” O posibilă soluție a fost găsită din reexaminarea datelor originale din teza de doctor în chirurgie de Peter Petros (11), unde colagenul dintr-o grefă aortică respinsă din poliester a fost testat pentru rupere a tensiunii pe un tensiometru Instron (11). S-a calculat că rezistența la rupere a neocolagenului creat de suturile de poliester cu orificiu larg nr. 2 (12), ar fi cu 2 ordine de mărime (×100) peste rezistența unui ligament natural (13). S-ar putea prezice, prin urmare, că simpla suturare a oricăruia dintre ligamentele din Figura 2, cu suturi de poliester cu orificiu larg nr. 2 sau nr. 3 ar trebui să creeze suficient colagen pentru a le repara, în special, PUL pentru cura SUI și USL pentru uter/ cura prolaps apical. (Vezi URL: https://doi.org/10.1002/nau.25049).
Spre deosebire de o sling care a creat un neoligament colagen complet nou, suturile de poliester nr. 2 cu diametru larg ar funcționa de asemenea, numai dacă suturile ar fi fost plasate cu precizie în partea cu deficit de colagen a ligamentului. În mod normal, aceasta ar fi 5 cm proximali ai ligamentului, partea cea mai apropiată de calea capului pe măsură ce acesta coboară pe canalul de naștere.
Principiul colegiopoietic dezvoltat la animalele experimentale (2), a indicat că același principiu de reparare a ligamentelor aplicat pentru întărirea ligamentelor pubouretrale (PUL) pentru SUI (12), ar putea fi, de asemenea, aplicat eficient pentru a repara CL deteriorate pentru cistocelul defect transvers, USL-uri pentru uterin. /prolapsul apical și ligamentele alungite transversus perineului profund (DTP) pentru vindecarea perineocelului mare care provoacă defecarea obstructivă și sindromul perineal descendent (DPS). Astfel de operațiuni au fost acum efectuate (date încă nepublicate). Rezultatele pe douăsprezece luni sunt favorabile pentru toate aceste condiții până în prezent, deși la scară limitată.
O întrebare importantă pentru noua metodă de sutură din poliester cu orificiu larg este dacă succesele timpurii raportate cu aceste operații pot continua pe termen mai lung. Rezultatele experimentale canine originale (2) au demonstrat că la 3 luni colagenul format a fost colagenul 1, care are o rezistență la rupere de 18.000 lbs /sq inch (14). De aici se poate deduce că, dacă ligamentul slab a fost singurul factor patogen, vindecarea IUE sau prolaps observată chiar și la 6 luni, ar trebui să se mențină pe termen mai lung. Nilsson şi colab (15) au demonstrat o deteriorare foarte mică a ratei de vindecare a operației TVT la 12 luni la 17 ani postoperator, iar Inoue și colab. au raportat o eficacitate similară pe termen lung prin repararea altor ligamente, de exemplu, cardinal, uterosacral, corpul perineal (PB) pentru cistocel, prolaps uterin și rectocel pe o perioadă de 10 ani (7).
Deși ambele sunt metode de creare a colagenului, există diferențe importante între o sling și suturile din poliester cu orificiu larg. Slingurile creează “ neoligamente artificiale, colagenoase ” cu totul noi (1). Prin plasarea unei benzi lângă ligamentul original, de exemplu, cu un MUS pentru vindecarea IUE, se creează un “U” colagen sub uretra care se atașează la suprafața posterioară a simfizei pubiene. O sutură din poliester cu orificiu larg funcționează diferit. Reacția tisulară din jurul suturilor creează colagen nou care se adaugă la colagenul existent în ligament.
Metode și rezultate pentru afecțiuni individuale
Pentru ce este? Salvador Gil Vernet [1892–1987], celebru anatomist/chirurg spaniol.
Nu este posibilă repararea prolapsului de organ pelvin decât dacă chirurgul înțelege mai întâi contribuția fiecărei structuri individuale la funcționarea normală a sistemului și patogeneza acestuia. Prin urmare, o scurtă patogeneză precede descrierile chirurgicale.
Noua procedură de plicație pubouretrală [plicarea ligamentului uretral (ULP)] pentru vindecarea IUE
Patogenia SUI arată că un PUL slab se extinde în jos la efort și nu reușește să susțină peretele uretral posterior și vaginul (Figura 3, linii întrerupte) (12). Mușchii reflexi posteriori de închidere, placa levator (LP) și mușchii longitudinali conjunți ai anusului (LMA), trag în jos trigonul și baza vezicii urinare, așa cum o fac pentru închiderea gâtului vezicii urinare, dar acest lucru are ca efect deschiderea uretrei din “C” închis la “O” deschis. Această deschidere forțată a uretrei scade exponențial rezistența uretrei la fluxul de urină și are ca rezultat scurgeri de urină la efort (SUI), uneori chiar efort minim.
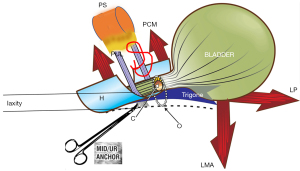
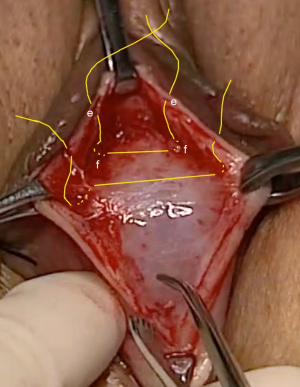
Procedura ULP este descrisă în Figurile 3,4, and Videos S2,S3. În esență, două incizii paralele de grosime completă sunt făcute de la gâtul vezicii urinare până la meatul extern pentru a expune ambele ramuri ale PUL (Figura 4). O sutură din poliester nr. 2 sau nr. 3 leagă PUL pentru a opri extensia PUL observată la efortul ecografic. (Vezi URL: https://doi.org/10.1002/nau.25049).
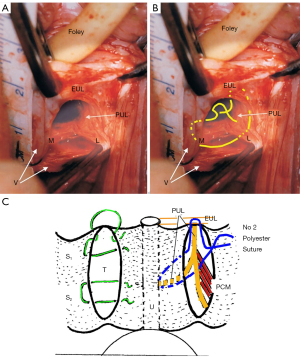
Colagenopoietic cu diametru larg pentru IUE, cistocel și prolaps uterin, doar repararea ligamentelor, sunt impresionante, cu vindecare de 83% la 12 luni (date încă nepublicate), inclusiv curba de învățare, estimată la aproximativ 5-6 cazuri pentru fiecare chirurg.
Patogenia cistocelului și a prolapsului uterin/apical
Cu referire la Figura 5, colul uterin este la dilatare completă, 10 cm. Legăturile de colagen ale CL și USL au fost depolimerizate și și-au pierdut 90% din rezistență, astfel încât ligamentele au devenit plastifiate. Capul întinde USL-urile și CL-urile în cei 5 cm în care se atașează de colul uterin, iar această parte a ligamentelor trebuie reparată prin suturi de poliester nr. 2.
Patogenia cistocelului defect transvers este reprezentată grafic de Figurile 5,6. Cu referire la Figura 5, fascia pubocervicală (PCF) a vaginului se atașează la CL, unde CL își extinde atașarea pe peretele anterior al colului uterin. Figura 6 arată cum un CL deteriorat prolapsează lateral de colul uterin sau cicatricea de histerectomie. Figura 6 arată, de asemenea, modul în care PCF rupt lasă un spațiu fascial, astfel încât vezica urinară apasă pe un epiteliu vaginal nesprijinit de fascia CL și PCF ca o trapă, pentru a forma un cistocel.
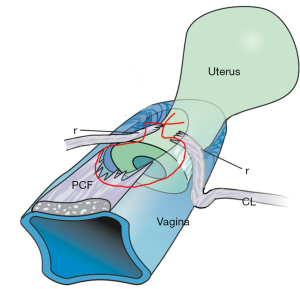
Notă: CL este deteriorat în toate cistocelele și, prin urmare, trebuie reparat. În 80% dintre cistocel, acest lucru este suficient. În alte 20%, afectarea este mai extinsă și rămâne o umflătură distală de epiteliu strălucitor, un cistocel “central”. Vaginul aparent în exces nu trebuie excizat. Epiteliul trebuie realocat ca în Figurile 6-8.
Repararea chirurgicală a CL pentru vindecarea cistocelului
Pentru repararea cistocelului printr-o incizie orizontală, se face o incizie orizontală cu grosimea completă de 5 cm la joncțiunea vezicii urinare cu colul uterin. Vezica urinară este disecată de colul uterin. Părțile proximale ale CL deplasate sunt aproximate și suturate pe peretele anterior al colului uterin cu suturi de poliester nr. 2. Avantajul unei incizii orizontale este că face CL deplasat mai ușor de găsit, deoarece marginea inciziei este situată chiar deasupra locului CL deplasat. Dezavantajul este o a doua incizie longitudinală între CL și colul vezicii urinare dacă există un defect central strălucitor care trebuie reparat. (Vezi Video S4 CL repararea inciziei transversale: Chirurgii Ray Hodgson, Peter Petros).
Pentru repararea cistocelului printr-o incizie longitudinală, se face o incizie cu grosimea completă de la colul uterin până la scurt timp de zona colului vezicii urinare a vaginului. Vezica urinară este disecată de colul uterin. Părțile proximale ale CL deplasate sunt aproximate și suturate pe peretele anterior al colului uterin cu suturi de poliester nr. 2. Dacă există un cistocel central distal de repararea CL, este important să nu excizați niciun țesut vaginal. Acesta poate fi reatribuit urmând tehnica din Figura 8.
Avantajul unei incizii longitudinale este că poate repara și un cistocel distal (“central”) prin aceeași incizie. Video S5 al profesorului Xiuli Sun repara atât cistocelul, cât și prolapsul uterin cu incizii longitudinale.
Reparație uterină/apicală
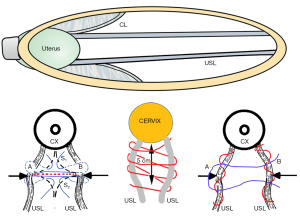
Cu referire la Figura 5, capul poate întinde USL-urile pentru a provoca un enterocel de lăţime variabilă. Dacă colagenul este deteriorat suficient, USL-urile nu pot susține uterul și va prolapsa în jos, ca în Figura 7A. Notă: pe măsură ce uterul coboară până la introitus, CL se prelungesc invariabil, ceea ce demonstrează de ce atât USL, cât și CL trebuie reparate la femeile cu prolaps apical uterin major.
O incizie transversală este o modalitate foarte simplă și rapidă de a repara USL cu rezultate excelente, în special pentru femeile care au prolaps minim (până la gradul 2) și simptome majore de LUTS. O incizie vaginală transversală de 5 cm lungime, grosime completă, este făcută la vârful umflăturii din peretele posterior vaginal, de obicei la aproximativ 4 cm în jos de colul uterin. Enterocelul nu este introdus. Este împins ușor. USL-urile sunt de obicei deplasate lateral. Avantajul unei incizii transversale este că, chiar dacă USL-urile nu pot fi localizate, o sutură plasată la 1 cm sub pielea vaginală va pătrunde invariabil în USL. Două suturi ca în Figura 7B (stânga) sunt de obicei suficiente dacă prolapsul este minim. (Vezi Video S6 USL incizie transversală de către chirurgii Ray Hodgson și Peter Petros).
La femeile cu prolaps uterin major (gradul 3 și 4), este indicată o incizie longitudinală. În primul rând, prolapsul este redus. Este necesară readucerea uterului în poziția sa anatomică, astfel încât să se faciliteze repararea ligamentelor. Enterocelul nu este introdus. Este împins ușor. USL-urile sunt de obicei deplasate lateral, astfel încât acestea trebuie identificate și replicate cu suturi de poliester nr. 2 sau nr. 3 (Figura 7B, cadru de mijloc). Dacă ligamentele sunt foarte subțiri, ele trebuie identificate și replicate individual cu sutură de poliester nr. 2 sau nr. 3 (Figura 7B cadru din dreapta), apoi aproximate cu una sau două suturi de poliester întrerupte. Plicarea individuală asigură că USL-urile sunt întărite de colagenul produs de suturile din poliester.
Excesul de țesut vaginal este tratat folosind “sutura concertina” (Figura 8).
Nr. 2 poliester reparare a perineocelului și DPS
Înțelegerea patogenezei DPS, că capul descendent se întinde, se alungește și împinge structurile PB lateral, oferă perspective importante pentru intervenție chirurgicală. Cu referire la Figura 9, ieșirea pelvisului are o lățime de 12-13 cm. PB este un corp fibromuscular de 4 cm compus în principal din colagen, elastină, mușchi netezi, iar unii mușchi striați separă vaginul de rect. PB este suspendat de ligamentele DTP, care au 4 cm lungime și care se inserează în spatele 2/3 superioare și 1/3 inferioare ale ramului descendent (Figura 10).
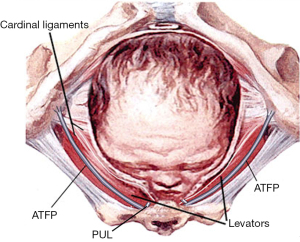
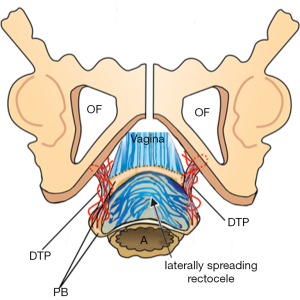
La livrare, fiecare parte a ieșirii este întinsă de cap, în special PB și ligamentele sale suspensoare, DTP. Un cap complet flexat are un diametru de 9,4 cm, iar dacă este deflexat, este de 11,2 cm și va cauza în mod clar mai multe daune la ieșire.
Operația începe cu o incizie transversală chiar în interiorul himenului. Alternativ, se poate face o incizie longitudinală cu grosimea completă de la himen la vârful vaginal. Adesea, există o absență virtuală a PB cu doar o mucoasă rectală foarte subțire (1 mm grosime) aderă la un strat de epiteliu vaginal subțire, răspândit lateral, dens aderă la PB și peretele vaginal, ca în Figura 10. Un deget în rect este esențial pentru a identifica extinderea mucoasei rectale. Acest lucru trebuie făcut cu grijă, deoarece mucoasa are doar 1 mm grosime și se perfora ușor. Dacă apare o perforație, aceasta poate fi restabilită cu ușurință cu reparații în 2 straturi. Mucoasa rectală este disecată foarte atent de pe vagin, PB și dacă este aderentă la aceasta, de asemenea, ramusul descendent. Stratul de mușchi neted al rectului este de obicei divizat și retras lateral. Se reface cu 2–3 suturi vicryl.
PB este ferm, cu aspect albicios, deplasat lateral și situat sub tuberozitățile ischiatice. Odată ce PB este disecat complet din rectul aderent, acesta este prins ferm cu forcepsul. Se introduce o sutură de susținere vicryl nr. 1 pentru a ridica PB în câmpul operator. (Vezi Video S7, disecție și Video S8, chirurgie).
Identificarea ligamentului DTP a necesitat disecția rectului de pe vagin și PB deplasate lateral. Suturile Vicryl care identifică PB, sunt întinse spre operator, iar degetul arătător al chirurgului în rect identifică inserarea DTP în partea posterioară a treimii inferioare a ramului descendent.
O sutură din poliester nr. 2 atașată la un ac ferm de 1.25 cm scurtează și întărește DTP. Prima sutură este aplicată imediat în spatele ramului descendent, coborâtă până la PB ținută de sutura vicryl nr. 1 și apoi adusă înapoi pentru a fi legată, ca în Figura 10, dar nu strâns. Reparația DTP se repetă contralateral. Mușchii transversali superficiali și vaginul sunt aproximați ușor.
Această operație trebuie privită în contextul declarației definitive puternice a lui Chaudhry și Tarnay (16), “Este controversat dacă managementul chirurgical este chiar o opțiune pentru pacienții cu DPS” (16).
profundă a ligamentului perineu transvers pentru DPS este o operație foarte promițătoare, dar încă în curs de dezvoltare, cu doar un număr limitat (n=4), până în prezent. În mod încurajator, toți s-au vindecat la o analiză de 12 luni, nu numai de DPS, ci și de simptome clinice, cum ar fi urgență, incontinență fecală, defecație obstructivă, durere și hemoroizi.
Concluzii
Cu excepția operației ULP pentru vindecarea IUE, tehnicile pentru cistocel; Prolapsul uterin perineocelul a fost în esență versiuni evoluate ale Fothergill și reparații standard PB fără nicio excizie vaginală sau ligamentară. Deși sunt necesare rezultate promițătoare, mai extinse și pe termen lung înainte ca aceste metode să devină curente.
Mulțumiri
Dorim să ne exprimăm recunoștința editorilor profesor Peter Petros și Vani Bardetta pentru sprijinul excepțional acordat în proiectarea și rafinamentul articolului.
Finanțare: Niciuna.
Footnote
Provenința și evaluarea de la egal la egal: Acest articol a fost comandat de către Societatea Internațională pentru Pelviperineologie pentru seria “Paradigma Teoriei Integrale” publicată în Annals of Translational Medicine. Peter Petros (Redactor) și Vani Bardetta (Redactor adjunct) au fost editori invitați neplătiți ai seriei. Articolul a fost supus unei evaluări externe.
Fișier de evaluare inter pares: disponibil la https://atm.amegroups.com/article/view/10.21037/atm-23-1774/prf
Conflicte de interese: Toți autorii au completat formularul de divulgare uniformă ICMJE (disponibil la https://atm.amegroups.com/article/view/10.21037/atm-23-1774/coif). Seria “Paradigma Teoriei Integrale” a fost comandată de către Societatea Internațională de Pelviperineologie fără nicio finanțare sau sponsorizare. Autorii nu au alte conflicte de interese de declarat.
Declarație etică: Autorii sunt responsabili pentru toate aspectele lucrării, asigurându-se că întrebările legate de acuratețea sau integritatea oricărei părți a lucrării sunt investigate și rezolvate în mod corespunzător. Toate procedurile clinice descrise în acest studiu au fost efectuate în conformitate cu standardele etice ale comitetelor de cercetare instituționale și/sau naționale și cu Declarația de la Helsinki (așa cum a fost revizuită în 2013). A fost obținut consimțământul informat scris de la pacienți pentru publicarea acestui articol și a imaginilor și videoclipurilor însoțitoare. Participarea umană la videoclipuri s-a făcut cu permisiunea pacientului, pe baza faptului că a fost deidentificata.
Declarație de acces deschis: acesta este un articol cu acces deschis distribuit în conformitate cu licența internațională Creative Commons Attribution- NonComercial - NoDerivs 4.0 (CC BY-NC-ND 4.0), care permite replicarea și distribuirea necomercială a articolului cu strictețe cu condiția ca nu se fac modificări sau editări și că lucrarea originală să fie citată în mod corespunzător (inclusiv link-uri către publicarea oficială prin DOI relevant și licență). Consultați: https://creativecommons.org/licenses/by-nc-nd/4.0/.
References
- Petros PE, Ulmsten U. An Integral Theory of female urinary incontinence. Acta Ob-stet Gynecol Scan 1990;69:7-31. [Crossref] [PubMed]
- Petros PE, Ulmsten U, Papadimitriou J. The Autogenic Neoligament procedure: A technique for planned formation of an artificial neo-ligament. Acta Obstet Gynecol Scand 1990;69:43-51. [Crossref] [PubMed]
- Petros PE, Ulmsten U. The combined intravaginal sling and tuck operation: An ambulatory procedure for stress and urge incontinence. Acta Obstet Gynecol Scand 1990;69:53-9. [Crossref] [PubMed]
- Ulmsten U, Petros P. Intravaginal slingplasty (IVS): An ambulatory surgical procedure for treatment of female urinary incontinence. Scand J Urol Nephrol 1995;29:75-82. [Crossref] [PubMed]
- Toozs-Hobson P, Cardozo L, Hillard T. Managing pain after synthetic mesh implants in pelvic surgery. Eur J Obstet Gynecol Reprod Biol 2019;234:49-52. [Crossref] [PubMed]
- Petros PEP, Richardson PA. The midurethral Tissue Fixation System sling: A ‘micromethod’ for cure of stress incontinence- preliminary report. ANZOG 2005;45:372-5. [Crossref] [PubMed]
- Inoue H, Nakamura R, Sekiguchi Y, et al. Tissue Fixation System ligament repair cures major pelvic organ prolapse in ageing women with minimal complications: A 10-year Japanese experience in 960 women. Cent European J Urol 2021;74:552-62. [Crossref] [PubMed]
- Glazener CMA, Breeman S, Elders A, et al. Mesh, graft, or standard repair for women having primary transvaginal anterior or posterior compartment prolapse surgery: Two parallel-group, multicentre, randomised, controlled trials (Prospect). Lancet 2017;389:381-92.
- Shkarupa D, Zaytseva A, Kubin N, et al. Native tissue repair of cardinal/uterosacral ligaments cures overactive bladder and prolapse, but only in pre-menopausal women. Cent European J Urol 2021;74:372-8. [Crossref] [PubMed]
- Sone T, Miyake M, Takeda N, et al. Urinary excretion of type I collagen crosslinked N-telopeptides in Healthy Japanese adults: Age- and sex-related changes and reference limits. Bone 1995;17:335-9. [Crossref] [PubMed]
- Petros PE. Development of the Intravaginal Slingplasty and other ambulatory vaginal operations [Doctor of Surgery Thesis]. Perth (WA): University of Western Australia; 1999.
- Petros P, Palma P. Conceptualizing stress urinary incontinence surgery beyond midurethral slings: Very early results from simplified ligament repair without tapes. Neurourol Urodyn 2023;42:383-8. [Crossref] [PubMed]
- Yamada H. Aging rate for the strength of human organs and tissues. In: Evans FG editor. Strength of biological materials. Baltimore: Williams & Wilkins Co; 1970. p. 272-80.
- Florey H. General Pathology. Lloyd Luke; 1971.
- Nilsson CG, Palva K, Aarnio R, et al. Seventeen years' follow-up of the tension-free vaginal tape procedure for female stress urinary incontinence. Int Urogynecol J 2013;24:1265-9. [Crossref] [PubMed]
- Chaudhry Z, Tarnay C. Descending perineum syndrome: a review of the presentation, diagnosis, and management. Int Urogynecol J 2016;27:1149-56. [Crossref] [PubMed]
Editor: Traian Enache, Head of Surgical Gynaecology, Medicover Hospitals Bucharest, Romania
Translator: Rîbu Iuliana-Georgiana, Teacher of French and German and Founder of AstraLingua, Bucharest, Romania
(Acest text este doar pentru scopuri academice, conținutul real trebuie verificat cu versiunea originală în engleză.)


